هورمون آنتی مولرین (AMH) چیست؟
هورمون
مهار کننده ی مولرین که ساختار گلیکوپروتئینی دارد، جزو خانواده بزرگ (TGF-b transforming growth factor beta )بوده و در بافت بیضهی
مردان و تخمدان زنان تولید می شود و میزان آن برحسب سن و جنس متغیر است.
میزان
آن در خون رابطه مستقیمی با شمارش فولیکولهای آنترال کوچک ( small Antral Follicles Count = AFC) ) در سونوی ترانس
واژینال دارد. بطور کلی فولیکولهای ثانویه (پره آنتراال) و فولیکولهای ثالثیه (آنترال)
کوچک تولید کننده این هورمون می باشند. و بنابراین سطح آن در خون برآیندی از میزان
ذخیره این فولیکولها می باشد.
هورمو AMH هم که از
سلولهای گرانولوزای فولیکولهای پره آنترال و آنترال کوچک تولید می شود، با مهار
بسیج افراطی رشد فولیکولی که بصورت سیکلیک در حال افزایش است و توسط FSH تحریک
شده است، از فعال شدن تعداد زیادی فولیکول ابتدایی جلوگیری می کند و در نتیجه نقش
مهمی در فولیکولوژنزیز دارد.
به نظر می رسد سطح این هورمون بازتابی از میزان رشد فولیکولهای non-FSH dependent می باشد.
زمانی که فولیکول مراحل رشد وابسته به FSH خود را طی می کند و بالغ می شود تولید این هورمون هم قطع می شود.
از ابتدای رشد و تحریک فولیکولیهای ثانویه (پره آنترال) تا زمانی که فولیکول آنترال به قطر حدود 2 تا 6 میلی متر برسد هورمون AMH از سلولهای گرانولوزای تولید می شود که میزان آن بستگی به تعداد فولیکولهای کوچک آنترال دارد (که میزان این فولیکولها هم خود بستگی به میزان ذخیره فولیکولهای ابتدایی تخمدان دارد.(
فولیکولهای آنترال در سونوگرافی قابل تشخیص بوده و یکی از معیارهای تعیین ذخیره تخمک شمارش این فولیکولها در روز سوم قاعدگی می باشد.
- هورمون AMH در تنظیم و تعادل اثر دوره ای FSH و LH در تخمدان و در نتیجه در تکامل و رسیدن تخمک نقش دارد.
- زنان چاق، سطح AMH پایین تری نسبت به زنان همسن و هم نژاد خود دارند که علت آن نامشخص است.
زمانی که فولیکول مراحل رشد وابسته به FSH خود را طی می کند و بالغ می شود تولید این هورمون هم قطع می شود.
از آنجائیکه سطح آن وابسته به سایر هورمون ها نمی باشد و طی سیکل قاعدگی هم تغییر نمی کند، امروزه بعنوان یک تست جذاب و منفرد برای ارزیابی ذخیره تخمدان مورد استفاده قرار می گیرد (البته در برخی مطالعات افزایش ناگهانی در سطوح AMH در اواخر فاز فولیکولار در طی یک سیکل قاعدگی نرمال را گزارش کردهاند و بهترین زمان اندازه گیری آنرا به همراه سایر هورومون های وابسته به عملکرد تخمدان را در روز سوم (در زنان 41 سال و 41 سال کمتر) و در روز دوم (در زنان 42 سال و یا بیشتر) می دانند.
این بیومارکر بیش از سایر بیومارکر ها با شمارش فولیکولهای آنترال (AFC) ارتباط دارد. مطالعات متعدد نشان دهنده کاربرد این بیومارکر هم برای کمیت و هم کیفیت تخمک ها می باشد.
این بیومارکر تا 25 سالگی با یک شیب ملایم در حال افزایش بوده و در 25 سالگی به پیک خودش می رسد (البته بعضی از رفرنس ها از افزایش آن تا 15 سالگی نام می برند) و بعد از آن بتدریج سطح آن کاهش می یابد.
اهمیت هورمون مهار کننده ی مولرین در انسان چیست؟
این هورمون در اوایل رشد جنین پسر توسط بافت بیضه تولید می شود و سبب رشد اندام های جنسی مردانه می شود (باعث تغییر و رشد Wolffian ducts برای تشکیل اندام تناسلی مردانه شود)، در حالیکه مانع از رشد اندام جنسی زنانه می گردد.
هورمون AMH در نوزادان پسر بالا است و تا ۲ سالگی بالا می ماند و سپس بتدریج کاهش مییابد و در سن بلوغ به میزان حداقل خود می رسد.
در جنین دختر AMH تولید نمیشود و عدم حضور این هورمون اجازه می دهد که اندام جنسی زنانه رشد کند. سطح این هورمون در دختران تا سن بلوغ پائین است در دوره ی پیش از بلوغ تولید آن در تخمدان ها آغاز شده و سطح آن افزایش مییابد.
سطح AMH بتدریج طی سالها کاهش مییابد و در دوران پیش از یائسگی و شروع یائسگی تقریبا غیرقابل اندازه گیری خواهد بود.
اهمیت تست ذخیره تخمدان زنانی که ذخیره تخمدانی کاهش یافته ای دارند دارای قدرت باروری پائینی میباشند و نیز در معرض خطر بیشتری برای سقط جنین هستند.
سنجش این هورمون می
تواند در تخمین ذخیرهی تخمک و احتمال باردارشدن کمک کند.
موارد کاهش AMH:
1- افزایش سن، افت شدید و ناگهانی آن در سنین حدود یائسگی به عنوان سریع ترین مارکر تشخیص مونوپوز است )سریع تر از FSH(
2- چاقی) زنان چاق تا ۶۵٪ کاهش AMH دارند نسبت به لاغرها(
3- شیمی درمانی) متعاقب شیمی درمانی تخمدان ها اندازه گیری AMH می تواند آسیب وارده به تخمدان و تعداد تخمک ها را ارزیابی نماید (
موارد افزایش AMH:
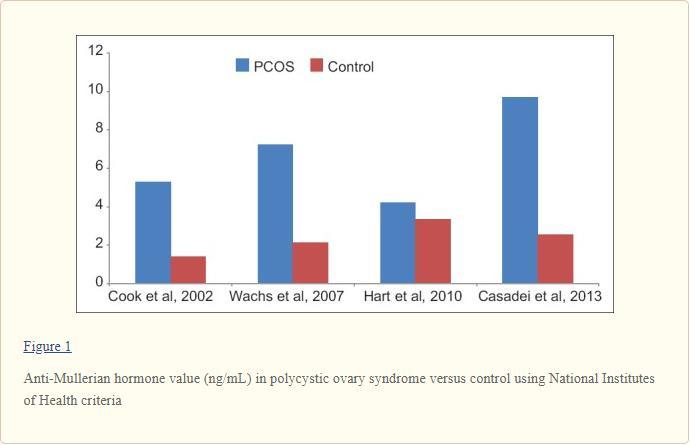
1- مهم ترین مورد افزایش سطح AMH وجود بیماری تخمدان پلی کیستیک PCOS است.
در این بیماران بدلیل:
- توقف رشد فولیکولها در مرحله پره آنترال و آنترال کوچک سبب تجمع این فولیکولها )که سلولها گرانولوزای آنها توانایی تولید AMH را دارند(
- همینطور دیده شده است
که سطح AMH وابسته به وضعیت
پریودی بیمار (اولیگوآمنوره)، افزایش سطح LH و
افزایش نسبت LH/FSH می باشد که هر سه این
مورد در بیماران PCOS مشاهده می شود
(افزایش LH باعث مهار تکامل فولیکولوژنزیز
و یا follicular arrest
شده و در نتیجه منجر به افزایش AMH می شود.(
امروزه بحث بر این است که
خود افزایش AMH ، رل مهمی در پاتوژنز PCOS بازی می کند و سطح آن ارتباط قوی با
شدت بیماری، مورفولوژی تخمدان پلی کیستیک، افزایش آندروژن ها و اختلال پریودی دارد.
مقادیر بالای 5 نانوگرم
بر میلی لیتر AMH با قدرت تشخیص بالایی برای PCOS دارد.
سطح بالای AMH در این بیماران:
- پیش بینی کننده پاسخ ضعیف
این بیماران به انواع مختلف درمان های PCOS ، نظیر:
- - کاهش وزن
- - القاح تخمک گذاری
- - برداشت قسمتی از تخمدان
بوسیله لاپاراسکوپی می باشد.
2- مورد بعدی هم سرطان های تخمدان)Granulosa cell tumor (است که می تواند تولید تخمک زیاد ولی با فانکشن معیوب نماید در این افراد کاهش AMH متعاقب درمان نشانه درمان موثر است.
بنابراین
اندازه گیری دقیق این هورمون قبل از شروع درمان ضروری است.
نوسانات AMHدر یک فرد (intraindividual fluctuations)؟
بطور کلی سه منشا برای علت نوسان سطح AMH در یک فرد دیده می شود.
1- نوسانات بیولوژیک داخل فردی:
در مطالعه دکتر Disseldorp Van و همکاران مشخص شد که هیچگونه نوسان داخل فردی وجود ندارد ولی در مطالعه Hehenkamp و همکاران مشخص گردید که نوسانات خفیفی که وابسته به تغییرات طبیعی تعداد AFC در سیکل های مختلف می باشد دیده می شود.
دکتر Wunder یک نوسان اساسی و دکتر Overbeek هم از تغییرات شدید AMH طی یک سیکل قاعدگی گزارش نموده اند. بنابراین بعضی از مقالات توصیه به انجام AMH فقط در مراحل اولیه فاز فولیکولار می نمایند.
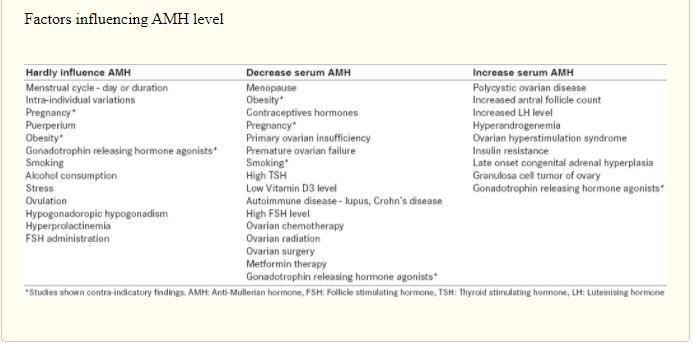
فاکتورهای دیگری
نظیر:
- کشیدن سیگار (با مکانیسم ایجاد هایپوکسی و یا کمبود اکسیژن در بافت تخمدان)،
هنوز مطالعات مختلف ادعا می کنند که مصرف سیگار بر روی سطح AMH و در نتیجه ذخیره تخمک فقط در دوران مصرف سیگار می باشد و بعد از
ترک کشیدن سیگار سطح AMH افزایش می یابد.
ولی مطالعات اخیر نشان داده است که تماس جنین دختر با توکسین های سیگار در دوران
بارداری توسط مادر منجر به کاهش فولیکولهای ابتدایی و یا پریموردیال در بدو تولد
شده
و یا اینکه در سنین باروری سرعت آترزی شدن فولیکولهای این دختران بیشتر بوده و
سریعتر سطح AMH در این زنان کاهش می
یابد.
در این مطالعات مشخص شده که طول دوره مصرف سیگار توسط مادر باردار اهیمت بیشتری از
دوز مصرف سیگار دارد.
- چاقی،
مطالعات مختلفی در این زمینه وجود دارد که گاهی نتایج متناقض نشان
می دهد. بطور کلی اگر چاقی با اختلالات اندوکرین، دیابت و یا PCOS همراه نباشد بر روی ذخیره تخمک تاثیری
ندارد.
- دیابت، هر دو فرم دیابت (چه وابسته به انسولین و چه غیر وابسته به انسولین) می
تواند باعث کاهش ذخیره تخمک شود.
- بیماریهای اتوایمیون ، بیماریهای روماتیسمی و بیماری کرون Chron's Disease (که شیوع آن در خانم های جوان زیاد است و باعث التهاب لگن و یا PID می شود)، ذخیره تخمک شان و سطح AMH بطور معنی داری کاهش می یابد.
- بیماریهای بدخیم (مثل انواع سرطانها نظیر: لنفوم، کانسر برست، لوسمی و ...) و
بیماری ایدز
مطالعات مختلفی که بر روی زنان جوان مبتلا به سرطان ، قبل از شروع شیمی درمانی و
یا پرتو درمانی و یا عمل جراحی ، به بخش ناباروری ارجاع داده می شوند
برای تخمک گیری ، دیده شده که سطح AMH و AFC در این بیماران (قبل از هرگونه اعمال درمانی) بطور معنی داری نسبت
به گروه زنان سالم پایین تر است.
بعبارتی هر بیماری که سلامت زنان را دچار اشکال کند به احتمال زیاد در روند
فولیکوژنز و کاهش رزرو تخمدان موثر می باشد.
- نژاد (بطور کلی زنان آمریکایی - آفریقایی تبار و یا اسپانیایی تبار نسبت به زنان
سفید پوست آمریکایی هم سن خودشان تعداد فولیکولهای آنترال کمتر و
در نتیجه AMH پایین تری دارند)،
- امواج تلفن های موبایل: در مطالعات حیوانی مشخص شده که امواج موبایل حتی بدون آنکه
با آن صحبت شود و فقط با یک گوشی روشن در تماس باشند باعث کاهش ذخیره تخمک و کاهش AMH می شود.
- کمبود ویتامین D3 ،
- پلی
مرفیسم در رسپتورهای AMH،
- واریانت
های ژنتیکی (نظیر کسانی که ناقل موتاسیون ژن BRCA1 دارند
و یا پره موتاسیون ژن سندرم X شکننده و یا FMR1 Premutation را دارند)
- سایر
بیماریها، نظیر اندومتریوما می تواند ذخیره تخمک را کاهش داده (خود بیماری بطور
بالقوه باعث کاهش رزرو تخمدان می شود) ، بعد از درمان های جراحی هم باعث کاهش
بیشتر ذخیره تخمک می شود.
بخصوص
ذخیره تخمک در اندومتریوز کوچکتر از 3 میلی متر کاهش بیشتری نسبت به اندومتریوز
های بزرگتر نشان می دهد.
می
توانند در سطح AMH تاثیر بگذارند.
خلاصه ای از این عوامل در جدول ذیل آمده است:

2- تاثیر داروها، جراحی و سایر فاکتورهای محیطی:
2-1- بعضی مطالعات نشان می دهند استفاده از قرص های ضد بارداری خوراکی (OCPs) و داروهای تنظیم کننده سیکل قاعدگی هیچگونه تاثیری روی سطح AMH نمی گذارد در حالیکه چندین مطالعه ثابت کرده است که در هنگام مصرف OCPs سطح AMH کاهش یافته و بعد از قطع دارو مجدد سطح AMH افزایش می یابد، بنابراین نشان از تاثیر مبهم OCPs ها بر روی سطح AMH می باشد.
2-2- همین مطالعات ضد و نقیض در مورد آگونیست های GnRH مشاهده می شود که بعضی اشاره به عدم تاثیر آن برروی سطح AMH و بعضی ها موثر می دانند.
2-3- تاثیر آلاینده
های محیطی نظیر:
- میدان های مغناطیسی
- پلی مرهای پلاستیکی
- ترکیبات فنیل
این آلاینده ها علاوه بر خاصیت تراتوژنیک شان و افزایش آنومالی های جنینی ، در متابولیسم بدن با تغییراتی ، منجر به افزایش استروژن شده که با انتقال آن از جفت علاوه بر ایجاد یک سری عوارض نامطلوب بارداری (Adverse Obstetric Outcomes) ، روند تولید اووسیت ها را دچار اختلال کرده و نظیر سیگار سبب می شود یا در بدو تولد تعداد فولیکولهای پریموردیال کاهش یابد و یا روند آترزی شدن فولیکولها در هنگام بلوغ و دوران باروری افزایش یابد.
2-4- سوءجذب مادر در دوران پری ناتال هم مشخص شده که ذخیره تخمک را در دختران این مادر کاهش می دهد.
2-5- در جراحی های که در ناحیه لگن انجام می شود (حتی یک مایکتومی) ، باید دقت شود که به شریان های تخمدان آسیبی وارد نشود. بطور کلی هر عملی که در ناحیه لگن صورت بگیرید سبب کاهش رزرو تخمدان می شود.
3- متد آزمایش:
همبستگی بالایی بین دو روش کمپانی DSL و روش Immunotech کمپانی Beckman Coulter دیده می شود، ولی مقادیر اندازه گیری به روش DSL تقریباً نصف مقادیر روش Immunotech می باشد.
اختلاف اصلی شان در روش تهیه آنتی بادی ریکامبیننت بر علیه AMH می باشد.
می توان از یک فاکتور تبدیل برای تبدیل این دو روش به هم استفاده نمود ولی صحت این فاکتور تبدیل هنوز مورد تردید است.
در مقادیر بالای AMH امکان ایجاد پدیده hook effect وجود داشته و می تواند یک جواب خیلی پایین کاذبی را ایجاد کند.
هتروفیل آنتی بادیها هم می تواند یک نتیجه کاذب خیلی بالایی را ایجاد کند.
آیا سطوح پایین AMH قابل درمان است؟
بطور کلی با افزایش سن انتظار داریم که سطح AMH کاهش یابد ولی دیده شده با استفاده از تغذیه درست (افزایش مصرف میوه جات و سبزیجات، کربوهیدارتهای کمپلکس نظیر برنج قهوه ای، غذاهای ارگانیک، انواع غذاهای دریایی، فیبر و ...)، مصرف مکمل ها (بخصوص ویتامین D3، کوآنزیم Q10، اینوزیتول، ال - آرژنین)، افزایش فعالیت بدنی، کاهش استرس و قطع سیگار می توان تخمک و تخمدان سالم تر داشته و در نتیجه افزایش AMH مشاهده شود.
چه
افرادی باید تست ذخیره تخمک بدهند؟
- زنان کمتر از ۳۸ سال که قصد دارند بارداری خود را بدلیل بدخیمی (تحت شیمی درمانی و یا رادیوتراپی) و یا خوش خیم نظیر مسائل شخصی و یا اجتماعی به تاخیر اندازند.
چنین افرادی اگر در نتیجه انجام این تست مشخص شود که ذخیره تخمدانی پائینی دارند میباید زودتر اقدام به باردار شدن کنند تا به این وسیله شانس موفقیت خود را در بچه دار شدن افزایش دهند.
- زنان مسنتر از 42 سال کاندیدهای خوبی برای انجام این تست نیستند زیرا آنها بطور طبیعی (بدلیل بالا بودن سن) دارای ذخیره تخمدانی کمتری هستند.
- گروه دیگری که کاندید برای انجام این تست هستند زنانی هستند که در معرض خطر بالائی برای کاهش ذخیره تخمدانی هستند که شامل افرادی است که سابقه خانوادگی برای نارسائی تخمدان دارند و یا افرادی که مبتلا به بیماری های خودایمنی هستند و بالاخره افرادی که شیمیدرمانی کرده اند و یا سابقه جراحی تخمدان دارند.
آیا تستهای مربوط به ذخیره تخمدانی برای برنامهریزی دوران باروری زندگی قابل اعتمادند؟
مراحل دوران باروری توسط عوامل متعددی کنترل میشود که از میان آنها میتوان به فاکتورهای فردی، ژنتیکی، نژادی، محیطی و روش زندگی اشاره کرد.
تغییر در یک یا تعدادی از این فاکتورهای مشخصه، مشاوره فرزنددار شدن را برای زنانی که قصد دارند بچهدار شدنشان را تا یک زمان نامعین در طی دوران باروری به تأخیر بیاندازند، مختل می کند و به این وسیله ریسک نازایی طبیعی آنها را بالا می برد.
بطور کلی تعداد فولیکولهای آنترال قابل رویت در سونوگرافی و سطوح بالای AMH نشانه ای از قدرت باروری )fertility potential ( می باشد.
سطوح
پایین AMH نشانه ای از ضعیف بودن هم تعداد و هم کیفیت
تخمک ها می باشد.
ولی
بطور کلی این تست برای پیش بینی تولد یک نوزاد زنده ، صحت تشخیصی ضعیفی دارد.
تست
AMH در یک خانمی که سابقه
ای از ناباروری ندارد ، نمی تواند بعنوان یک پیش بینی کننده پتانسیل باروری در
آینده مورد استفاده قرار گیرد.
معیارهای سنجش پاسخ
تخمدان به گونادوتروپین های تحریک کننده تخمک گذاری
از
آنجائیکه روش های کمک باروری مصنوعی
(ART) روش
های گران، دارای عوارض جانبی زیاد و بار سنگین روح و روانی زیادی بر روی بیماران (heavy burden on (patients دارد، توصیه می شود
که قبل از شروع این فرآیند حتماً میزان پاسخ تخمدان ها به داروهای مورد استفاده در
این فرآیند مورد کنترل قرار گیرد تا بیمارانی که کاندید این فرآیند می شود، مورد
انتخاب قرار گیرد و تحت مشاوره دقیق قرار گیرند.
high responder
1 ) تعداد
فولیکولهای آنترال بیشتر از 16 باشد،
(2اگر سطح AMH بیشتر از ng/mL 3.5 باشد
(3اگر سطح FSH کمتر از IU/L 4.0 باشد،
poor responder
1 ) تعداد فولیکولهای آنترال
اگر کمتر و یا مساوی 4 عدد باشد،
(2 اگر سطح AMH کمتر از ng/mL 0.75 باشد
(3 اگر سطح FSH بیشتر از IU/L 8.9 باشد
میزان
پیش بینی پاسخ به درمان بر مبنای سطح
AMH طبق
تصویر ذیل:

طبق این تصویر:
- اگر
سطح AMH کمتر از 0.5 نانوگرم
بر میلی لیتر باشد ، پیش بینی می شود که ذخیره تخمدان به کمتر از 3 فولیکول در
سیکل IVF کاهش می یابد.
- اگر
کمتر از 1 نانوگرم بر میلی لیتر باشد ، شانس تخمک گیری بسیار محدود است.
- اعداد
بین 1 تا 3.5 نانوگرم بر میلی لیتر نشان دهنده پاسخ خوب تخمدان به داروهای تحریک
کننده تخمدان می باشد.
- بالای
3.5 هم نشان دهنده امکان پاسخ شدید تخمدان بوده و بشدت باید با تنظیم دوز دارو از
ایجاد سندرم Ovarian
Hyperstimulation اجتناب
نمود.
منبع: وبسایت آزمایشگاه نیلو
تاریخ انتشار: 5:55:34 1400/03/06